En breve, la radiografía de un sector que difícilmente logra armonizar la cobertura con la calidad del servicio.
LEA TAMBIÉN: Trabajadores con autismo en Perú: qué dice la ley y cuánto se avanza en inclusión
Números de alarma
Para César Amaro, investigador de Videnza Consultores, el Perú invierte muy poco en el sector en comparación con otras economías del mundo: “Tenemos un gasto en salud, en relación con el Producto Bruto Interno (PBI), del 6%. Eso, comparativamente con la OCDE, donde el Perú intenta postular, está lejos, porque el promedio en la OCDE es de 13% del PBI. Países vecinos como Chile están en el 10%. Hay una brecha de financiación importante”.
Si bien resaltó que el presupuesto creció tras la pandemia, el salto no ha logrado traducirse en mejoras.
Omar Neyra, doctor en Salud Pública y expresidente del Gremio de Salud de la Cámara de Comercio de Lima (CCL), coincidió con el análisis: “Si bien el porcentaje de Perú comparado con otros países como Colombia y Chile es menor en términos de PBI, el presupuesto del Minsa y de EsSalud se ha sextuplicado en los últimos 10 años. No obstante, se está yendo a dos cosas que no lo favorecen: un alto costo corriente por planillas que bordean el 60%; y la corrupción, con casi un 10% o un 15%”.
En esa línea, los datos de ejecución presupuestal que este diario extrajo de Consulta Amigable, la herramienta digital del Ministerio de Economía y Finanzas (MEF), muestran dos escenarios. El gasto total en salud —que incluye actividades (salarios y pensiones) y proyectos— alcanza niveles altos: en los últimos cinco años, la función contó con S/ 157,671.2 millones y ejecutó el 92.7% de ese monto.
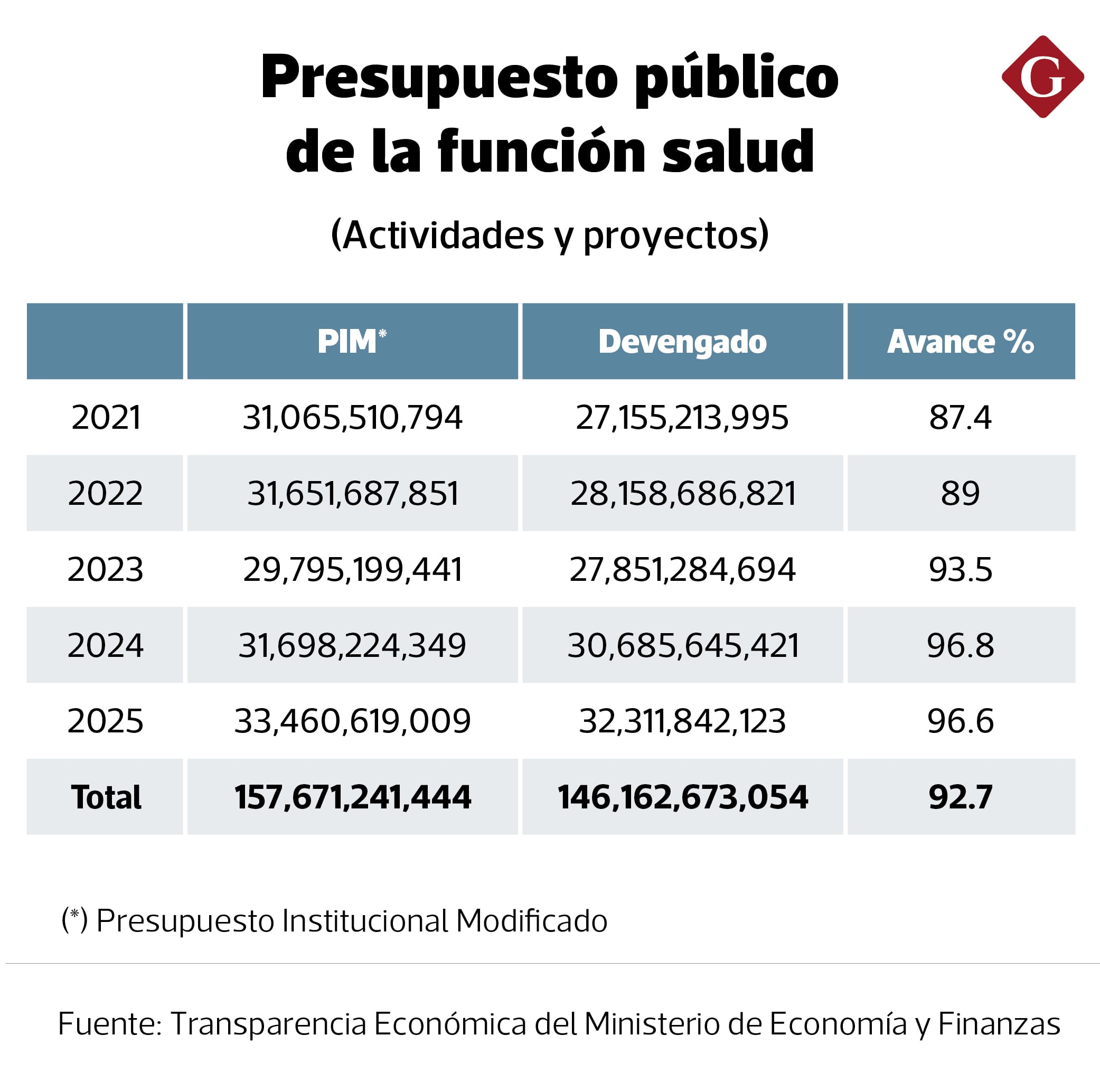
Función salud. Presupuesto. Fuente: MEF
Sin embargo, centrados en el presupuesto de inversión pública, entre 2021 y 2025, de los S/ 26,070.4 millones asignados, se invirtió el 77.6%. Es decir, quedaron S/ 5,838.4 millones sin uso. Las más rezagadas fueron las municipalidades y regiones.
De cara a este año, hasta ahora, salud cuenta con S/ 35,464.9 millones para actividades y proyectos. Y solo para inversión pública el monto es de S/ 5,908.2 millones.

El Ministerio de Salud del Perú enfrenta uno de los momentos más críticos de los últimos años? (Foto: Andina)
LEA TAMBIÉN: Indecopi alerta sobre retiro de productos médicos que podrían afectar la salud
Medicinas y funcionamiento
En enero de este año, solo el 37.9% de establecimientos de salud del primer nivel en el país funciona al menos 12 horas al día. En 8 regiones, el porcentaje es mucho menor: Ucayali, San Martín, Loreto, Amazonas, Huancavelica, Áncash, Cusco y Cajamarca.
“El primer contacto con la población son los denominados establecimientos del Primer Nivel de Atención en Salud (PNAS) que buscan satisfacer las necesidades de salud de la persona, familia y comunidad, de manera ambulatoria”, resaltó Videnza Instituto.
A esto se suma que, en febrero, 8 de cada 10 establecimientos de salud en el país contaban con más de 80% de disponibilidad de medicamentos esenciales. Pero esto no es trasversal: los casos más críticos están en Loreto, Amazonas y Piura, donde menos de 4 de cada 10 cumplen con dicha necesidad.
Menores de edad son evacuados de Piura a hospitales de Lima por su delicado estado de salud a causa del dengue, el mal que año a año ataca a la Ciudad del Eterno Calor. (Foto: difusión)
LEA TAMBIÉN: Buscan formalizar a mypes: Estado dará aporte a EsSalud y para pensión de trabajadores
Fallas de gestión
Además del nivel de gasto, el “talón de Aquiles” es la gestión. Las fallas van desde la fragmentación del presupuesto hasta la débil capacidad de control y liderazgo en el sector, indicó Amaro.
“Desde 2019 hasta marzo de 2026, hemos tenido 12 jefes del Centro Nacional de Abastecimiento de Recursos Estratégicos en Salud (Cenares); a ellos se añaden 3 por encargaturas temporales […] Hemos tenido 14 jefes de la Central de Abastecimiento de Bienes Estratégicos (Ceabe). Asimismo, hemos tenido 15 ministros de Salud en este periodo. Todo eso da una altísima rotación. Hemos normalizado esa inestabilidad, esa poca capacidad, esa poca transparencia”, sostuvo.
Según la información del Observatorio de Videnza Instituto, en el periodo 2016-2021, los ministros de salud han permanecido en su posición, en promedio, 5.45 meses; en el periodo 2021-2026, esta cifra se elevó ligeramente a 7.14 meses. En el pasado, un titular del Minsa estaba en su cartera alrededor de 20 meses, es decir, casi dos años.
Resaltó, sobre ello, que el Cenares dejó de impulsar las compras centralizadas el año pasado, una decisión que consolida un modelo poco eficiente y representa un repliegue: “Eso era algo que ya había sido resuelto hace 15 años. Hemos retrocedido 15 años en un punto que el Estado, con todas sus ineficiencias, había logrado establecer en su economía”.
Neyra también compartió su perspectiva: “La rotación de altos funcionarios ocasiona que algo que se intenta hacer bien no sea sostenible en el tiempo, por lo tanto se retrocede. La alta rotación de funcionarios como ministro, viceministro o directores generales no va con una política sanitaria adecuada a largo plazo. Las políticas de salud pública, en términos de resultados, son a mediano y largo plazo, no son a corto plazo como otros sectores”.
Enfatizó en que la salud ha perdido protagonismo en la discusión política. Prueba de ello es que el tema ha estado casi ausente en el reciente debate presidencial. Con esos elementos en consideración, la “foto” que el especialista describe se resume a un deterioro del rubro en los últimos años. “Con presupuesto alto, pero no eficiente, con brechas en vacunas y con una anemia impresionante”, acotó.
| Jefe de Cenares | Inicio de cargo | ||
|---|---|---|---|
| Elena Tanaka | 06/03/2019 | ||
| Cristian Colchado | 16/10/2019 | ||
| Rocío Goycochea | 01/06/2020 | ||
| José Gonzáles | 18/09/2021 | ||
| Ingrid Galarreta | 24/11/2022 | ||
| Ana Vásquez | 04/01/2023 | ||
| Rocío Goycochea | 31/05/2023 | ||
| Jorge Ramírez | 08/07/2023 | ||
| César Gálvez | 21/07/2023 | ||
| Jorge Ramírez | 06/09/2023 | ||
| Moisés Guillén | 05/01/2024 | ||
| Juan Castillo | 17/05/2024 | ||
| Javier Henostroza | 22/10/2025 | ||
| Virna Jiménez | 04/03/2026 | ||
| Karim Córdova | 25/03/2026 | ||
Aquí, la lista de todos los titulares de cartera desde el 2019:
- Zulema Gonzáles
- Elizabeth Hinostroza
- Víctor Zamora
- Pilar Mazzetti
- Abel Salinas
- Óscar Ugarte
- Hernando Cevallos
- Hernán Condori
- Jorge López
- Kelly Portalatino
- Rosa Gutiérrez
- César Vásquez
- Luis Quiroz
- Juan Carlos Velasco
LEA TAMBIÉN: Neumonía en Perú: Más de 440 fallecidos, ¿cuántos son adultos mayores?
En el radar del próximo Gobierno
El desafío, bajo el lente de Amaro, es lograr que el sistema funcione para el ciudadano. Con el fin de asegurar el abastecimiento de medicamentos, mejorar el acceso a servicios y reorganizar la oferta sanitaria, el especialista subrayó la necesidad de fortalecer la atención primaria y aprovechar mejor la infraestructura existente. Todo bajo una conducción mucho más estratégica del Minsa en la que se prioricen las compras nacionales centralizadas para que cada ejecutor no realice adquisiciones por separado.
Recordó, en ese sentido, que el análisis del sector no puede limitarse únicamente a los servicios médicos. Explicó, así, que también tienen peso los factores como el acceso al agua, el saneamiento, la calidad de la vivienda, el transporte y el entorno ambiental.
Neyra también abordó estas aristas: “Hay un despilfarro del Congreso con respecto a todo el sector público; por ello, conseguir más presupuesto no va a ser el camino real adecuado. Lo correcto es, primero, desburocratizar enormemente las planillas de administrativos. Segundo, la urgencia del próximo Gobierno debe ser comprar medicamentos a través de una compra centralizada. Esas dos cosas para los primeros seis meses serían medidas rápidas que favorecerían a los pacientes”.
El sector necesitaría, además, avanzar hacia una transformación digital profunda. ¿Qué implica? Integrar información sobre atención médica, prescripciones, disponibilidad de personal y acceso a medicamentos. Para el experto, un sistema interoperable permitiría optimizar recursos, reducir tiempo de espera y facilitar el inicio de los tratamientos.
Las miradas de ambos voceros convergen en una conclusión preocupante: el país invierte cada vez más en salud, pero la ciudadanía sigue enfrentando hospitales saturados, fuga de talento y medicamentos que no llegan.